ONCOLOGIA
L’immunoterapia arruola
un nuovo killer anti-cancro
di Agnese Codignola
L’immunoterapia ha avuto un impatto profondo nella cura del cancro, modificando il destino di milioni di pazienti in tutto il mondo, soprattutto se colpiti da alcune forme tumorali specifiche. Ciononostante ci sono ancora ampi spazi di miglioramento, perché molti pazienti (in alcuni casi la maggioranza) non rispondono alle terapie oggi disponibili per motivi non del tutto chiari. Gli studi, pertanto, continuano e quelli condotti allo Sloan Kettering Cancer Center di New York potrebbero aver portato a un passo avanti decisivo.
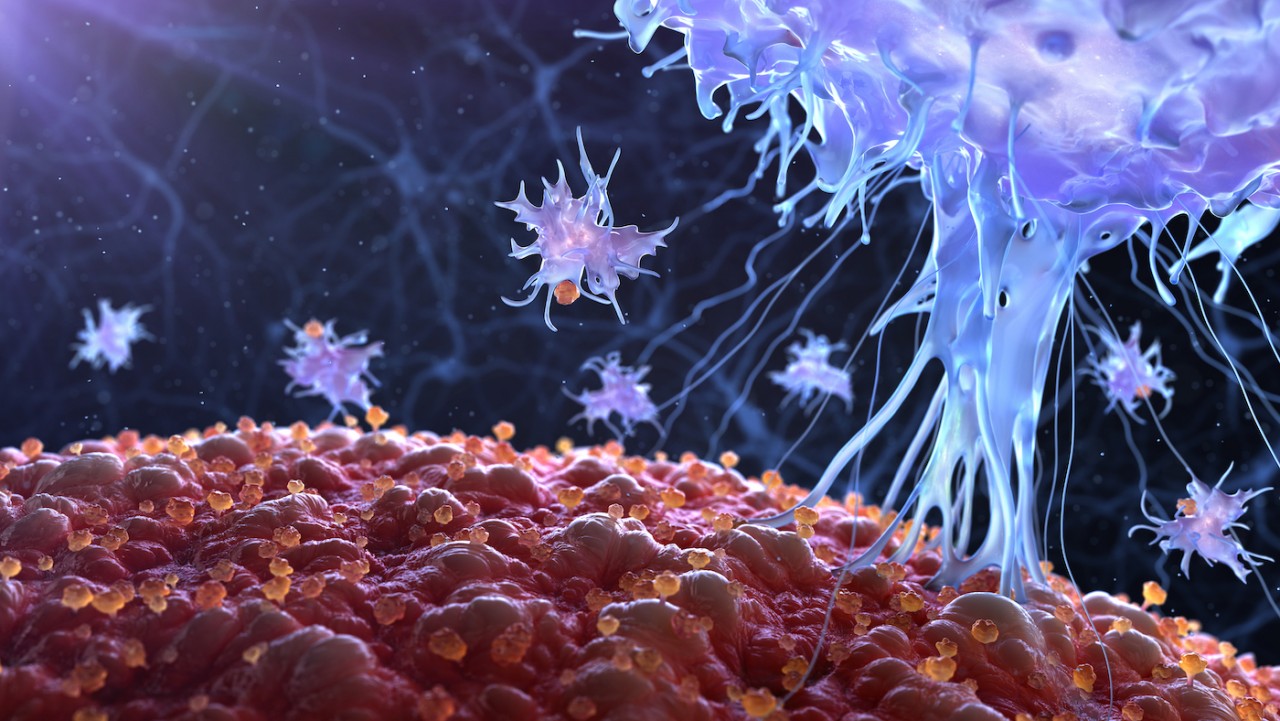
In un lavoro pubblicato sulla rivista scientifica Nature, infatti, i ricercatori guidati dall’immunologo Ming Li hanno richiamato l’attenzione su un nuovo tipo di linfociti T dal comportamento del tutto atipico, che hanno chiamato "killer innate-like T cells". Rispetto a quelli che classicamente intervengono contro il cancro, i citotossici, presentano due vantaggi: non sembrano andare incontro a esaurimento per la prolungata attività e riescono a penetrare nei tessuti dove si celano i tumori, assicurando un effetto più potente.
Il gruppo dello Sloan Kettering ha iniziato a segnalare l’esistenza di questi linfociti nel 2016: già allora sembrava infatti evidente che queste cellule fossero in grado di uccidere quelle tumorali, ma non si riusciva a capire da dove arrivassero, né in che modo riuscissero a essere così letali. La sfida era aperta. I ricercatori si sono subito messi al lavoro utilizzando diverse tecniche, come quella di editing genetico nota come CRISPR e quella di analisi della singola cellula: sono così giunti ad alcuni punti fermi, oggetto della pubblicazione attuale.
Innanzitutto, a differenza degli altri linfociti, le killer innate-like T cells non esprimono il checkpoint inibitorio PD1 che costituisce un freno alla risposta immunitaria (i checkpoint sono proteine presenti sulla parete esterna dei linfociti, che vengono utilizzate dalle cellule tumorali per "spegnere" l’attività dei linfociti stessi): ciò spiega perché questi linfociti non vadano incontro a esaurimento.
In secondo luogo, le killer innate-like T cells riconoscono diverse molecole presenti sulle cellule tumorali come antigeni (bersagli) e, al contrario dei linfociti T citotossici, non "vedono" solo quelli generati dalle cellule quando sono in proliferazione maligna (chiamati neoantigeni). Questo consente di ampliare la probabilità di colpire le cellule cellule cancerose, anche quando sono quiescenti.
Inoltre, a differenza degli altri linfociti, le killer innate-like T cells non sembrano avere bisogno che l’antigene da riconoscere sia trasportato su una delle cosiddette "cellule che presentano l’antigene" (APC), come quelle dendritiche (la "presentazione" degli antigeni, cioè dei bersagli da annientare, è un complesso sistema che caratterizza il nostro sistema immunitario).
Infine le killer innate-like T cells non viaggiano continuamente nel circolo sanguigno e linfatico, facendo fermate intermedie nei linfonodi, come accade agli altri linfociti, ma sembrano risiedere direttamente nei tessuti dove cercano di scovare le potenziali minacce.
Per tutti questi motivi, le killer innate-like T cells si comportano in modo più simile agli elementi del sistema immunitario innato che a quelli del sistema immunitario adattativo a cui in teoria appartengono (il sistema innato, che comprende cellule come i macrofagi e i monociti, è il primo a intervenire contro i "nemici" dell’organismo e riesce a riconoscerli - e spesso anche ad annientarli - pur senza identificarli in modo preciso: capisce solo che sono "aggressori" e cerca di distruggerli. Il sistema adattativo, invece, è rivolto contro nemici specifici ed è in grado di agire solo contro precisi bersagli). Se le killer innate-like T cells da una parte mettono in discussione le attuali conoscenze, sconvolgendone gli schemi principali, dall’altra offrono potenzialità mai immaginate prima, anche se rimangono ancora molti aspetti da approfondire. Ulteriori studi saranno necessari, prima di poterle utilizzarle nella pratica clinica.
La maggior parte dei dati, oltreutto, è stata ottenuta su animali da laboratorio, e solo in piccola parte su cellule e tessuti di pazienti ricoverati allo Sloan Kettering (soprattutto, su persone malate di tumore del colon). I prossimi passi prevedono quindi l’estensione dei test su tessuti umani e poi su pazienti, per verificare se tutto quanto è stato osservato finora sia o meno riproducibile nell’uomo. Se così fosse, si potrebbe procedere nel tentativo di trovare il modo migliore per sfruttarle nell’ambito dell’immunoterapia oncologica.
-----
(Nella foto dell’agenzia iStock, una ricostruzione al computer di linfociti T all’attacco contro una cellula tumorale)
Data ultimo aggiornamento 4 giugno 2022
© Riproduzione riservata | Assedio Bianco
Tags: linfociti T












